食道がんとは
 食道は、のどから胃まで続く、ほぼ体の中心部を通る管状の臓器です。
食道は、のどから胃まで続く、ほぼ体の中心部を通る管状の臓器です。
食べ物を胃に送り込むための通路としての役割を担っており、粘膜、粘膜下層、固有筋層、外膜の4層構造になっています。
食道がんは、この食道の粘膜細胞ががん化したもので、多くの場合、胸部食道に発生します。また、複数の場所に発生する多発がんや、食道内面に広がる扁平上皮がんが多いという特徴があります。
初期段階では自覚症状がほとんどありませんが、進行すると、食べ物が飲み込みにくくなる、胸の痛み、体重減少などの症状が現れます。
食道がんは、食道の壁の外側に向かって進行し、周囲の臓器に浸潤したり、リンパ節や他の臓器に転移したりすることがあります。
早期発見・治療が重要となるため、気になる症状がある場合は、早めに医療機関を受診しましょう。
食道がんの原因に多い
「飲酒と喫煙」
 食道がんには、大きく分けて扁平上皮がんと腺がんの二つがあり、それぞれ危険因子が異なります。
食道がんには、大きく分けて扁平上皮がんと腺がんの二つがあり、それぞれ危険因子が異なります。
日本で多く見られる扁平上皮がんの主な原因は、過度の飲酒と喫煙です。
飲酒と喫煙を共に続ける場合は、リスクがさらに高まります。
タバコの煙に含まれる発がん性物質や、アルコールが分解されてできるアセトアルデヒドも扁平上皮がんのリスクを高める要因です。
特に、アルコールを摂取すると顔が赤くなる人は、アセトアルデヒドを分解する酵素の働きが弱いため、食道がんのリスクが高い傾向にあります。
その他、熱い飲み物や、食道アカラシアという病気を患っている人も扁平上皮がんのリスクが高いと言われています。
一方、食道腺がんは、逆流性食道炎やバレット食道、肥満、喫煙などがリスク因子として挙げられます。
食道がんを予防するためには、自身の食習慣や生活習慣を見直し、リスク因子を減らすように心がけることが大切です。
食道がんになりやすい人とは?
食道がんは、早期では自覚症状が現れにくいため、リスクの高い方は定期的な内視鏡検査が重要です。
特に、以下に該当する方は、食道がんのリスクが比較的高いと考えられます。
- 50歳以上の方
- 喫煙習慣のある方
- 飲酒習慣のある方
- アルコールを飲むと顔が赤くなる方
- バレット食道、食道アカラシア、腐食性食道炎と診断されたことがある方
- 頭頸部がん(舌がんや咽頭がん、喉頭がんなど)の既往のある方
食道がんと遺伝(家族歴)の
関係性
家族に食道がんの方がいる場合、がんになるリスクは高まります。
また食道がんは、お酒の強さが関与しており、アルコールの分解は遺伝と関係すると言われています。
食道がんの初期症状
食道がんは、初期段階では自覚症状がほとんどないため、早期発見のために検診や人間ドックの受診が推奨されています。
がんが進行すると、飲食物がつかえる感じ、体重減少、胸や背中・みぞおちの痛み、咳、声のかすれなどの症状が現れます。
これらの症状は、他の病気の可能性もありますが、食道がんの可能性も考慮し医療機関を受診することが大切です。
食べ物のつかえ・飲み込み
づらさ
 食道がんが進行すると、腫瘍が食道を狭窄するため、さまざまな症状が現れます。
食道がんが進行すると、腫瘍が食道を狭窄するため、さまざまな症状が現れます。
初期には、食べ物が引っかかるような軽い違和感を感じる程度ですが、進行するにつれて、固形物が飲み込みにくくなり、やがて柔らかい食べ物しか通らなくなります。
さらに進行すると、食道が完全に塞がり、水すら飲めなくなることがあります。
また、唾液も飲み込めなくなり、口から流れ出てしまうこともあります。
食べ物が飲み込みにくくなることで、食事量が減少し、体重減少につながるケースも少なくありません。
食道がんは、早期発見・治療が重要です。少しでも異変を感じたら、早めに医療機関を受診しましょう。
肺・背中の痛み
食道がんは、進行すると、がんが食道の壁を越えて周囲の臓器に広がることがあります。
特に、肺、背骨、大動脈などに浸潤すると、胸の奥や背中に痛みが生じます。
胸がチクチクする
 飲食物を飲み込んだときに胸の奥がチクチクと痛む、熱いものを飲み込んだときに食道にしみる感じがするなど、これらの症状は一時的に現れては消えることもありますが、繰り返し起こる場合は注意が必要です。
飲食物を飲み込んだときに胸の奥がチクチクと痛む、熱いものを飲み込んだときに食道にしみる感じがするなど、これらの症状は一時的に現れては消えることもありますが、繰り返し起こる場合は注意が必要です。
声のかすれ、変化
食道がんが進行すると、咳や声のかすれなどの症状が現れることがあります。
がんが気管や気管支にまで及ぶと、それらの器官が刺激されて咳が出やすくなります。
また、声帯をコントロールする神経である反回神経にがんが影響を及ぼすと、声がかすれたり、出にくくなったりすることがあります。
食道がんの検査方法
食道がんが疑われる場合には、以下の検査を行います。
胃カメラ(胃内視鏡)
 当院では、胃カメラを使って食道の粘膜の状態を調べます。
当院では、胃カメラを使って食道の粘膜の状態を調べます。
特殊な色素や光を用いることで、病変部を目立たせることで、発見や範囲の特定に役立てています。
病理検査

内視鏡検査などで採取した組織を顕微鏡で観察し、がん細胞の有無や種類を調べる検査を行います。
食道がんの治療方法
食道がんでは、以下の治療を行います。
表在食道がんの場合
表在食道がんの治療法には、内視鏡治療、外科手術、化学放射線療法の3つがあります。
治療法は、食道周辺のリンパ節転移の可能性があるかによって選択します。 リンパ節転移のリスクは、がんの深さや広がり、組織型などを総合的に判断します。
リンパ節転移の可能性が低いと考えられる場合は、内視鏡的粘膜下層剥離術という内視鏡から電気メスを用いて、病変部を直接切除する治療を行います。
開胸する外科手術とは異なり、全身麻酔の必要がなく、術後の痛みも少なく、身体への負担が非常に軽い治療法です。
ただし、切除した病変の病理検査の結果、リンパ節転移のリスクが高いと判明した場合には、追加治療が必要となります。内視鏡治療が困難な場合や、追加治療が必要な場合は、外科手術または化学放射線療法を行います。
こちらの治療は1週間ほどの入院が必要な治療となりますので、適応の患者様は最適な病院をご紹介いたします。
進行食道がんの場合
遠隔転移がなく、手術でがんを全て切除できる場合は外科手術を行います。
がんの広がりによっては、手術前にがんを小さくするための術前補助化学療法や、術後に再発を予防するための術後補助化学療法を併用する場合があります。
体力的に手術が難しい場合や、患者様が手術を希望されない場合は、化学放射線療法や放射線治療のみを行います。
遠隔転移があり、がんを切除できない場合は、がんの進行を抑えるための化学療法を行います。
食道がんは早期発見できれば、内視鏡治療で完治を目指すことができる病気です。
定期的な胃カメラ検査で、早期発見・早期治療を目指しましょう。








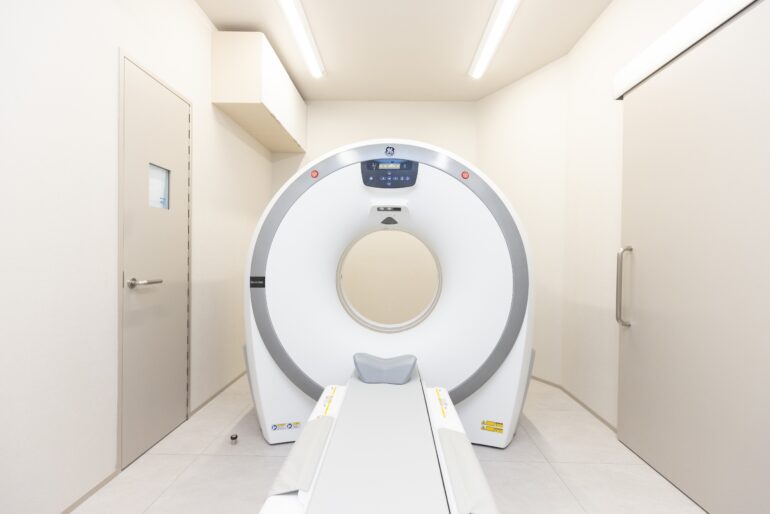 CT検査では、がんによる通過障害による食道の拡張や食道壁の肥厚などでがんを発見できる可能性があります。
CT検査では、がんによる通過障害による食道の拡張や食道壁の肥厚などでがんを発見できる可能性があります。 体表から超音波をあてることで、頚部や腹部のリンパ節、肝臓などへの転移の有無を調べます。
体表から超音波をあてることで、頚部や腹部のリンパ節、肝臓などへの転移の有無を調べます。